INTRODUÇÃO
A Síndrome da Lise Tumoral (SLT) é caracterizada pela destruição
maciça de células malignas e consequente liberação do seu conteúdo no espaço
extracelular. Embora possa ocorrer de modo espontâneo, a SLT aparece, em geral,
logo após o início do tratamento com agentes quimioterápicos citotóxicos. Uma
vez liberados, estes metabólitos podem subjugar os mecanismos homeostáticos
resultando em distúrbios metabólicos. Estas alterações biológicas podem levar à
ocorrência de diversas manifestações clínicas, incluindo lesão renal aguda,
convulsões e morte súbita, que podem requerer cuidados intensivos.1
EPIDEMIOLOGIA
De acordo com o tipo de neoplasia e terapia utilizada, a
incidência da SLT é variável, tendo uma mortalidade entre 29-45% em
média. A síndrome de lise tumoral tem sido relatada com neoplasias que
raramente apresentavam estas complicações, como o câncer de endométrio,
carcinoma hepatocelular e leucemia mieloide crônica. A síndrome de lise tumoral
pode ocorrer em até 40% dos pacientes com linfoma de alto grau em
quimioterapia.2
FISIOPATOLOGIA
O que ocorre na patogenia é uma lise rápida das células tumorais,
onde essas células liberam conteúdos, como íons intracelulares diretamente na
circulação sanguínea, dessa forma, o sistema renal, não tem tempo suficiente
para excretar esses conteúdos. Consequentemente, surge uma alteração
metabólica, acarretando em hipercalemia, hiperfosfatemia, hipocalcemia
secundária, hiperuricemia, além de alterações renais e cardíacas.3
Níveis altos de íons fosfatos e ácido úrico acarretaram deposição
nos túbulos renais, provocando injúria renal aguda. Caso essa deposição migre
para o tecido cardíaco, o indivíduo apresentará arritmias.3
Imagem 1: Fisiopatologia da Síndrome da Lise Tumoral.
MANIFESTAÇÕES CLÍNICAS
As manifestações clínicas relacionadas à SLT são um reflexo das
anormalidades metabólicas e ocorrem, com mais frequência, 48h a 72h após o
início do tratamento do câncer. Os sintomas relacionados são:
·
Hipocalcemia: tetania, parestesias, espasmos musculares, confusão,
alucinações, convulsões, arritmias, síncope, edema, letargia, insuficiência
cardíaca.
·
Hipercalemia: fraqueza, cãibra, parestesias, paralisia, arritmias
graves, síncope, morte súbita.
·
Hiperuricemia: náuseas, vômitos, diarreia, anorexia, sintomas
urêmicos.
·
Sinais e sintomas urinários: disúria, hematúria, dor.
A deposição aguda de ácido úrico ou fosfato de cálcio não costuma
causar sintomas referentes ao trato urinário, embora a dor no flanco possa
ocorrer se houver formação de pedra pélvica ou uretral renal. É clássico o
aparecimento de, na análise de urina, cristais de ácido úrico ou uratos amorfos
em uma urina ácida (imagem 2), mas é relativamente normal devido aos néfrons
obstruídos.4
Imagem 2: Os cristais são pleomórficos, na maioria das
vezes aparecendo como placas rômbicas ou rosetas. São amarelos ou
avermelhado-marrom e formam-se apenas em uma urina ácida (pH 5,5 ou menos).
DIAGNÓSTICO
Para diagnóstico da SLT é preciso a realização de
exames complementares que avaliem: função renal, ácido úrico, cálcio,
fósforo, ácido úrico, potássio, diurese. Além disso,
o diagnóstico terá como base a classificação de Cairo-Bishop. Essa
classificação é formada pelo quadro laboratorial e clínico do paciente.5 Assim, temos:
·
SLT laboratorial:
Hiperuricemia: >=8 mg/dL ou aumento de 25% do
valor basal.
Hipocalcemia: <= 7 mg/dL ou redução de 25% do
valor basal.
Hipercalemia: >= 6 mg/dL ou aumento de 25% do
valor basal.
Hiperfosfatemia: >= 4.5 mg/dL ou aumento de
25% do valor basal.
·
SLT clínica:
Presença de SLT laboratorial associada a algum
quadro clínico, como: lesão renal aguda, arritmia aguda, morte súbita e
convulsões.
·
Agressividade da doença;
·
Volume tumoral;
·
Efetividade do tratamento citotóxico e volume total;
·
Medidas profiláticas tomadas;
TRATAMENTO
Para manejo clínico da Síndrome da Lise Tumoral é preciso avaliar
uma classificação que se baseia na carga tumoral e sensibilidade da neoplasia
ao tratamento oncológico:
·
Carga tumoral pequena: risco desprezível de SLT;
·
Carga tumoral moderada, neoplasia pouco sensível ao tratamento
oncológico: risco desprezível de SLT;
·
Carga tumoral moderada, neoplasia moderadamente sensível ao
tratamento oncológico: risco baixo de SLT;
·
Carga tumoral moderada, neoplasia muito sensível ao tratamento
oncológico: risco alto de SLT;
·
Carga tumoral alta, neoplasia pouco sensível ao tratamento
oncológico: risco baixo de SLT;
·
Carga tumoral alta, neoplasia moderadamente sensível ao tratamento
oncológico: risco intermediário de SLT;
·
Carga tumoral alta, neoplasia muito sensível ao tratamento
oncológico: risco alto de SLT;
É de extrema importância o reconhecimento de pacientes que apresentam
um maior risco para desenvolver a SLT, visto que, ao identificar, é possível
implementar medidas profiláticas antes do início do tratamento.6
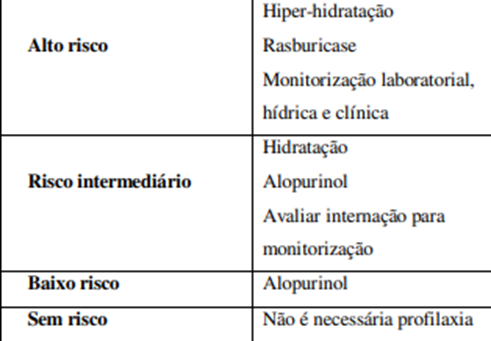
Imagem 3: Prevenção recomendada com base no risco do paciente em
avançar com a Síndrome da Lise Tumoral.
Observações importantes:
·
A hidratação endovenosa objetiva a diurese > 100 mL/m2/hora
(com parcimônia em pacientes com IC, DRC grave e LRA estabelecida);
·
Alcalinização da urina: não indicada de rotina;
·
Rasburicase: pode causar metemoglobinemia; é contraindicada se
deficiência de G6PD;
·
Alopurinol intravenoso (usar em casos mais graves): dose: 200 a
400 mg/m2 diariamente (máximo de 600 mg/dia), dividido em 3 doses diárias;
iniciar 1 a 2 dias antes da quimioterapia; necessita correção de dose para insuficiência
renal;
·
Alopurinol via ora (usar em casos mais leves): 600 a 800 mg/dia,
dividido em 3 doses diárias;
Por fim, o tratamento de uma SLT clínica envolve:
·
Hidratação endovenosa;
·
Monitorização em UTI ou sala de emergência;
·
Rasburicase (se disponível) ou Alopurinol;
·
Exames a cada 4-6 horas;
·
Solicitar avaliação da nefrologia para acompanhamento em conjunto;
REFERÊNCIAS
Darmon, Michael et al. Síndrome de lise
tumoral: uma revisão abrangente da literatura. Revista Brasileira de Terapia Intensiva
[online]. 2008, v. 20, n. 3 [Acessado 3 Fevereiro 2022] , pp. 278-285.
Disponível em: <https://doi.org/10.1590/S0103-507X2008000300011>. Epub
04 Nov 2008. ISSN 1982-4335. https://doi.org/10.1590/S0103-507X2008000300011.1
BRASIL. Ministério da Saúde. INCA Instituto
Nacional de Câncer (Brasil), 2019.2
LONG, Dan L. et al. Medicina Interna de Harrison. 18 ed. Porto
Alegre, RS: AMGH Ed., 2013. 2v.3
MELO, Gabriel, SOUZA, Walnéia, SIQUEIRA, Vanessa. Síndrome da Lise
Tumoral: um panorama. Revista da Universidade Vale do Rio Verde, Três Corações,
v. 10, n. 1, p. 137-146, 2012. 4
A Larson Richard, Pui Ching-Hon. Tumor lysis syndrome: Definition,
pathogenesis, clinical manifestations, etiology and risk fator. UpToDate, 2021.
5
José Maurício S C Mota. Emergências Oncológicas - Síndrome de lise
Tumoral na Emergência. Revista QualidadeHC, 04 de agosto de 2018. 6
AUTORAS:
Rafaella Carmo Oliveira- Centro Universitário Unifas, UNIME. 7º
semestre. Ex-Membro Sênior da Liga Acadêmica de Oncologia da UFBA.
Amanda Santos Almeida - Estudante de Medicina da Escola Bahiana de
Medicina e Saúde Pública, 4º semestre. Integrante da coordenação de Ensino da
Liga Acadêmica de Oncologia da UFBA.





Comentários
Postar um comentário